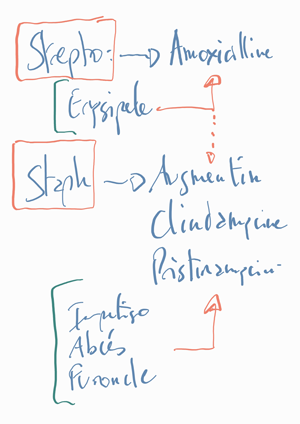
Le germe responsable est presque constamment un streptocoque β-hémolytique du groupe A (Streptococcus pyogenes) sensible à la pénicilline G. Sinon, c'est un staph.
Siège dans plus de 85% des cas aux membres inférieurs.
Les principaux facteurs de risque sont locaux, tels que les lymphoedèmes et l'existence dune porte dentrée comme un ulcère de jambe, une plaie aiguë ou chronique, un mal perforant plantaire, un intertrigo interdigito-plantaire dermatophytique.

Placard inflammatoire de la jambe, fébrile, par strepto.
Fièvre svt absente
Eliminer une TVP:
Risques:
En cas de doute diagnostic, le score ALT-70 (Asymétrie des membres, Leucocytose, Tachycardie, Âge > 70 ans) supérieur ou égal à 5 augmente fortement la probabilité de DHBNN alors que s'il est inférieur ou égal à 2, la probabilité du diagnostic est fortement réduite. Entre les 2, c'est le doute diagnostique et on peut s'appuyer sur la présence d'autres éléments cliniques: l'antécédent de DHBNN = érysipèle, un lymphoedème, un IMC > 30kg/m2, une pathologie dermatologique et un intertrigo.
Dans les formes typiques et en l'absence de signe(s) de co-morbidité, aucun examen bactériologique n'est nécessaire.
Dans les autres cas tableau clinique local grave avec bulles, purpura, présence de signe[s] de co-morbidité), les recherches bactériologiques doivent être systématiques avant toute antibiothérapie. Les hémocultures sont rarement positives. Les prélèvements locaux doivent porter sur toute plaie de voisinage, notamment sur la porte dentrée où un prélèvement à lécouvillon a lavantage dêtre simple et rentable ; la ponction dune phlyctène fermée peut apporter une preuve bactériologique. Un examen direct après coloration de Gram et des cultures doivent être pratiqués.
[HAS 2019]:
le diagnostic est toujours clinique sans prélèvement local (sauf si échec de traitement, morsure animale, survenue en milieu aquatique ou tropical, immuno-dépression, suspicion de complication) et l'hospitalisation d'emblée est recommandée si IMC >40, âge < 1 an, âge >75 ans + polypathologie, et autre facteurs de risques (immunodépression, diabète déséquilibré, insuffisance cardiaque NYHA 3, insuffisance rénale ou hépatique sévère).
Dès l'apparition dune nécrose tissulaire ou d'une collection, les antibiotiques ne peuvent plus contrôler l'infection.
Le problème majeur est donc de savoir poser à temps une indication opératoire devant une grosse jambe rouge aiguë fébrile, tout retard pouvant mettre en cause le pronostic vital.
L'hospitalisation demblée doit se faire lorsqu'un traitement parentéral ou une surveillance rapprochée sont nécessaires :
Si le maintien à domicile est décidé, une surveillance quotidienne des signes locaux et généraux est nécessaire. La persistance de la fièvre après 72 heures de traitement, lapparition de nouveaux signes locaux ou généraux, la décompensation dune maladie associée doivent conduire à une hospitalisation.
[ local] Voir aussi sur AntibioClic
Les recos [Erysipeles-HAS2021] c'est amoxicilline Marche sur les streptos germe principal MAIS PAS sur les Staph (car pénicillinases: ). Donc si résiste OU si patient à risque, mettre AUGMENTIN plutôt
Environ 95% des staphylocoques dorés possèdent une pénicilinase : enzymes hydrolysant toutes les pénicillines sauf l’ oxacilline = BRISTOPEN (et inhibée par les inhibiteurs de b-lactamases : acide clavulanique, sulbactam, tazobactam). La cloxacilline ou oxacilline orale, en raison d’une très faible biodisponibilité (paramètre PK/PD) en défaveur, ne doivent plus être prescrites dans les DHBNN (ainsi que dans de nombreuses autres indications [HAS]).
Cas à risque:
La régression complète des signes cutanés est souvent retardée (2, voire 3 semaines) par rapport aux signes généraux, et un tel délai ne doit pas conduire à prolonger l'antibiothérapie.